Wat is CAR-T (chimere antigeenreceptor-T-cel)?
Laten we eerst eens kijken naar het menselijke immuunsysteem.
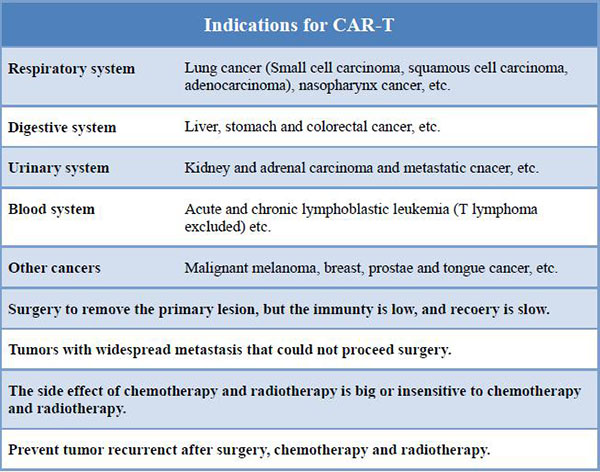
Het immuunsysteem bestaat uit een netwerk van cellen, weefsels en organen die samenwerken om het lichaam te beschermen.Een van de belangrijke betrokken cellen zijn witte bloedcellen, ook wel leukocyten genoemd, die in twee basistypen voorkomen en die samen ziekteverwekkende organismen of stoffen opsporen en vernietigen.
De twee basistypen leukocyten zijn:
Ø fagocyten, cellen die binnendringende organismen opeten
Ø lymfocyten, cellen die het lichaam in staat stellen eerdere indringers te herinneren en te herkennen en het lichaam te helpen deze te vernietigen
Een aantal verschillende cellen worden als fagocyten beschouwd.Het meest voorkomende type is het neutrofiel, dat voornamelijk bacteriën bestrijdt.Als artsen zich zorgen maken over een bacteriële infectie, kunnen ze een bloedtest laten uitvoeren om te zien of een patiënt een verhoogd aantal neutrofielen heeft dat door de infectie wordt veroorzaakt.Andere soorten fagocyten hebben hun eigen taak om ervoor te zorgen dat het lichaam op de juiste manier reageert op een specifiek type indringer.
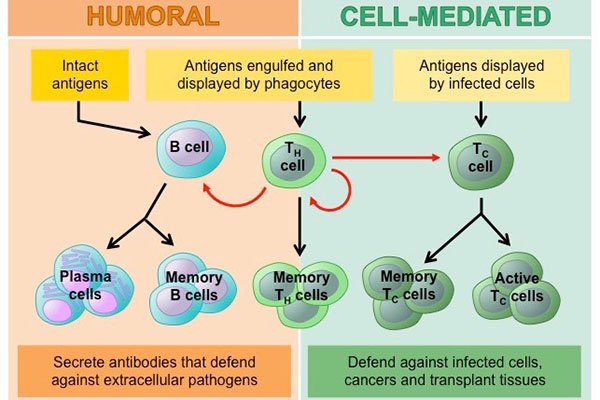
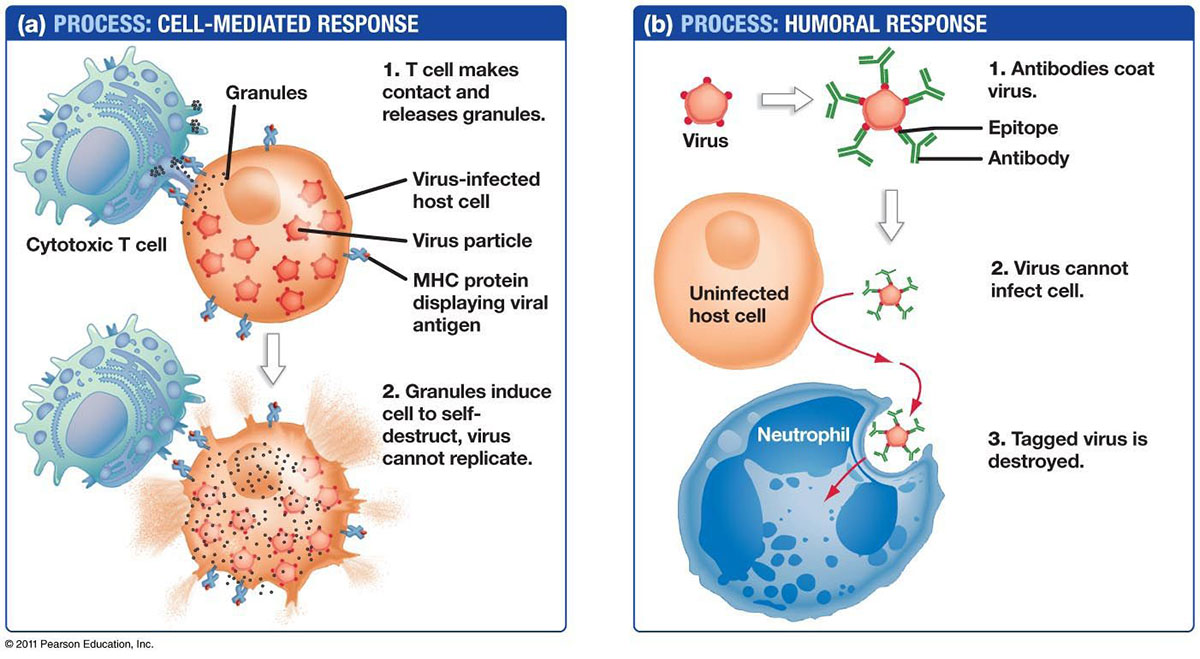
De twee soorten lymfocyten zijn B-lymfocyten en T-lymfocyten.Lymfocyten beginnen in het beenmerg en blijven daar en rijpen uit tot B-cellen, of ze vertrekken naar de thymus, waar ze uitgroeien tot T-cellen.B-lymfocyten en T-lymfocyten hebben afzonderlijke functies: B-lymfocyten zijn als het militaire inlichtingensysteem van het lichaam: ze zoeken hun doelwitten op en sturen verdedigingsmechanismen om zich daarop te concentreren.T-cellen zijn als soldaten en vernietigen de indringers die het inlichtingensysteem heeft geïdentificeerd.
Het immuunsysteem bestaat uit een netwerk van cellen, weefsels en organen die samenwerken om het lichaam te beschermen.Een van de belangrijke betrokken cellen zijn witte bloedcellen, ook wel leukocyten genoemd, die in twee basistypen voorkomen en die samen ziekteverwekkende organismen of stoffen opsporen en vernietigen.
De twee basistypen leukocyten zijn:
Ø fagocyten, cellen die binnendringende organismen opeten
Ø lymfocyten, cellen die het lichaam in staat stellen eerdere indringers te herinneren en te herkennen en het lichaam te helpen deze te vernietigen
Een aantal verschillende cellen worden als fagocyten beschouwd.Het meest voorkomende type is het neutrofiel, dat voornamelijk bacteriën bestrijdt.Als artsen zich zorgen maken over een bacteriële infectie, kunnen ze een bloedtest laten uitvoeren om te zien of een patiënt een verhoogd aantal neutrofielen heeft dat door de infectie wordt veroorzaakt.Andere soorten fagocyten hebben hun eigen taak om ervoor te zorgen dat het lichaam op de juiste manier reageert op een specifiek type indringer.
De twee soorten lymfocyten zijn B-lymfocyten en T-lymfocyten.Lymfocyten beginnen in het beenmerg en blijven daar en rijpen uit tot B-cellen, of ze vertrekken naar de thymus, waar ze uitgroeien tot T-cellen.B-lymfocyten en T-lymfocyten hebben afzonderlijke functies: B-lymfocyten zijn als het militaire inlichtingensysteem van het lichaam: ze zoeken hun doelwitten op en sturen verdedigingsmechanismen om zich daarop te concentreren.T-cellen zijn als soldaten en vernietigen de indringers die het inlichtingensysteem heeft geïdentificeerd.
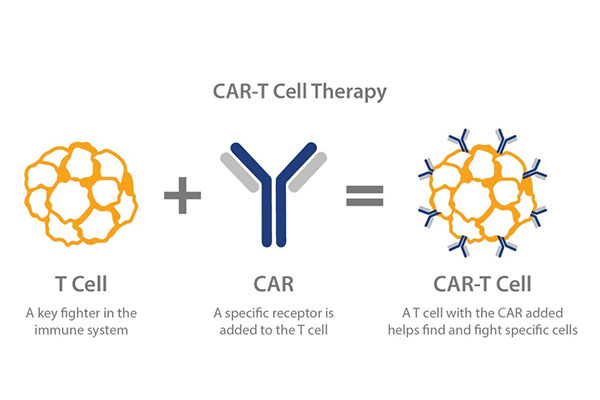
Chimere antigeenreceptor (CAR) T-celtechnologie: is een soort adoptieve cellulaire immunotherapie (ACI).De T-cellen van de patiënt brengen CAR tot expressie via genetische reconstructietechnologie, waardoor de effector-T-cellen doelgerichter, dodelijker en persistenter zijn dan conventionele immuuncellen, en de lokale immunosuppressieve micro-omgeving van de tumor kunnen overwinnen en de immuuntolerantie van de gastheer kunnen doorbreken.Dit is een specifieke immuuncel-antitumortherapie.
Het principe van CART is om de ‘normale versie’ uit de eigen immuun-T-cellen van de patiënt te verwijderen en door te gaan met genmanipulatie, in vitro assemblage voor tumorspecifieke doelwitten van het grote antipersoneelswapen ‘chimere antigeenreceptor (CAR)’, en vervolgens de veranderde T-cellen terug in het lichaam van de patiënt, nieuwe gemodificeerde celreceptoren zullen lijken op het installeren van een radarsysteem dat in staat is de T-cellen te begeleiden bij het lokaliseren en vernietigen van kankercellen.
Het voordeel van CART bij BPIH
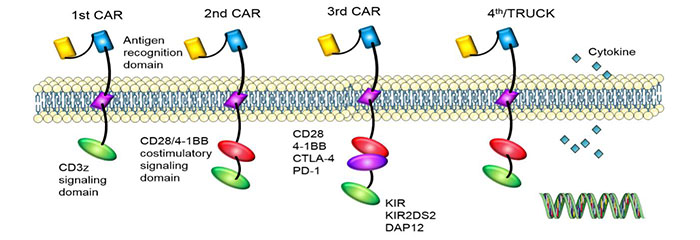
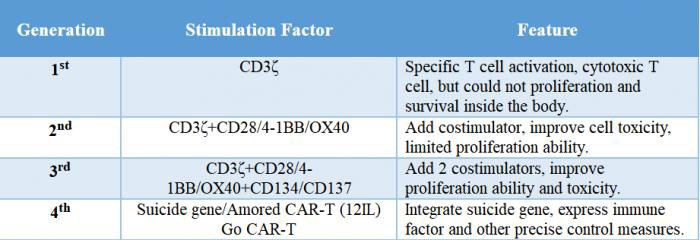
Vanwege de verschillen in de structuur van het intracellulaire signaaldomein heeft CAR vier generaties ontwikkeld.Wij maken gebruik van de nieuwste generatie CART.
1stgeneratie: Er was slechts één intracellulaire signaalcomponent en het tumorremmingseffect was slecht.
2ndgeneratie: Een co-stimulerend molecuul toegevoegd op basis van de eerste generatie, en het vermogen van T-cellen om tumoren te doden werd verbeterd.
3rdgeneratie: Op basis van de tweede generatie CAR was het vermogen van T-cellen om tumorproliferatie te remmen en apoptose te bevorderen aanzienlijk verbeterd.
4thgeneratie: CAR-T-cellen kunnen betrokken zijn bij de klaring van de tumorcelpopulatie door de stroomafwaartse transcriptiefactor NFAT te activeren om interleukine-12 te induceren nadat CAR het doelantigeen herkent.
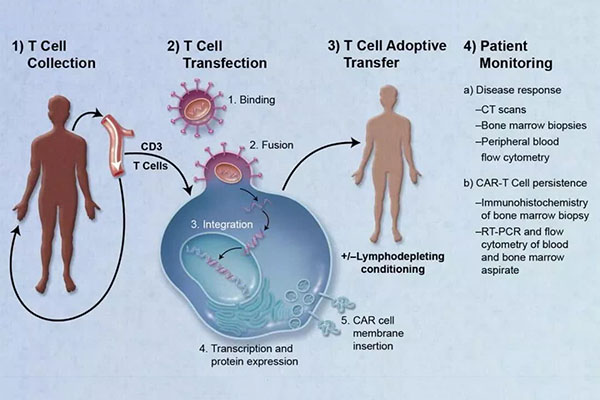
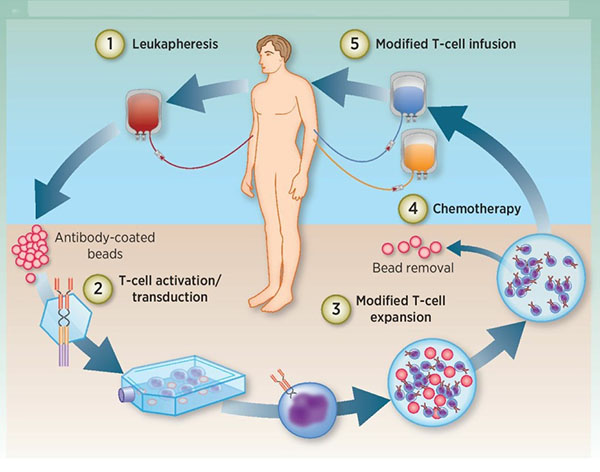
Behandelingsprocedure
1) Isolatie van witte bloedcellen: de T-cellen van de patiënt worden geïsoleerd uit het perifere bloed;
2) Activering van T-cellen: magnetische kralen (kunstmatige dendritische cellen) bedekt met antilichamen worden gebruikt om T-cellen te activeren;
Transfectie: T-cellen zijn genetisch gemanipuleerd om CAR in vitro tot expressie te brengen.
3) Amplificatie: De genetisch gemodificeerde T-cellen worden in vitro geamplificeerd.
4) Chemotherapie: De patiënt wordt voorbehandeld met chemotherapie vóór herinfusie van T-cellen;
5) Herinfusie: Genetisch gemodificeerde T-cellen worden terug in de patiënt geïnjecteerd.
Voordelen:
1)CAR T-cellen zijn zeer doelgericht en kunnen tumorcellen met antigeenspecificiteit effectiever doden.
2)CAR-T-celtherapie vereist minder tijd.CAR T heeft de kortste tijd nodig om T-cellen te kweken, omdat er minder cellen nodig zijn bij hetzelfde behandelingseffect.De vitrocultuurcyclus kan worden ingekort tot 2 weken, waardoor de wachttijd grotendeels wordt verkort.
3)CAR kan niet alleen peptide-antigenen herkennen, maar ook suiker- en lipide-antigenen, waardoor het doelbereik van tumorantigenen wordt uitgebreid.CAR T-therapie wordt ook niet beperkt door de eiwitantigenen van tumorcellen.CAR T kan de suiker- en lipide-niet-eiwitantigenen van tumorcellen gebruiken om antigenen in meerdere dimensies te identificeren.
4)CAR-T heeft een zekere breedspectrumreproduceerbaarheid.Omdat bepaalde plaatsen tot expressie komen in meerdere tumorcellen, zoals EGFR, kan een CAR-gen voor dit antigeen op grote schaal worden gebruikt zodra het is geconstrueerd.
5)CAR T-cellen hebben een immuungeheugenfunctie en kunnen lange tijd in het lichaam overleven.Het is van grote klinische betekenis om herhaling van de tumor te voorkomen.